2021-11-15 16:01 |
Челябинская областная станция переливания крови с первых дней пандемии занимается обеспечением региона антиковидной плазмой
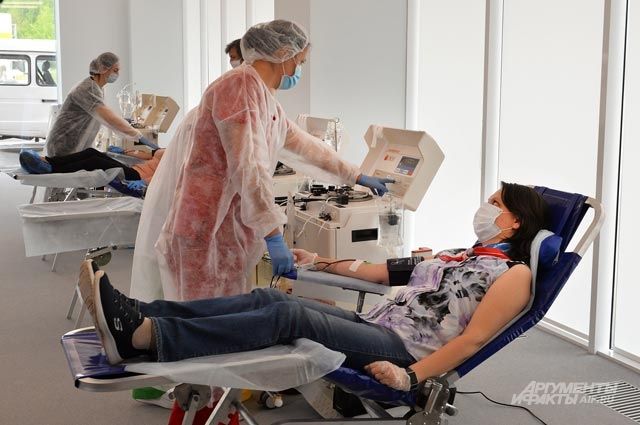
Челябинская областная станция переливания крови с первых дней пандемии занимается обеспечением региона антиковидной плазмой. К сегодняшнему дню потребность в ней по-прежнему остается высокой, и в социальных сетях порой появляются комментарии о дефиците. Об этом, а также о том, можно ли сдавать плазму тем, кто прошел вакцинацию, как хранятся запасы крови и как в целом обстоят дела с донорским движением Znak.com поговорил с главным врачом станции Анатолием Крохиным. - Анатолий Анатольевич, как в целом областная станция переливания крови, насколько активно идут доноры и какова потребность в крови и ее компонентах, особенно в период пандемии коронавируса? - Служба крови в Челябинске представлена двумя станциями: областная станция переливания крови и федеральная станция переливания крови. У нас есть государственное задание по обеспечению компонентами крови всех наших лечебных учреждений. Это 31,5 тонны в год обычно и в этом году - 32,5 тонны в год. Основные направления деятельности - это привлечение доноров, затем собственно донация, разделение крови на компоненты и выдача компонентов больницам. Все компоненты подвергаются комплексной лабораторной экспертизе, чтобы избежать гемотрансмиссивных инфекций. Полтора года назад, когда началась пандемия COVID-19, у региона возникла потребность в антиковидной плазме. Тогда же мы получили задание по приготовлению такой плазмы. Особенность ее лишь в том, чтобы был донор, который переболел коронавирусом. В итоге возникла ситуация, что мы не можем принимать кровь у всех переболевших ковидом, так как многие из них просто не могут быть донорами, а принимаем мы всех именно по законам донорства. - Какие это законы? - У человека не должно быть хронических заболеваний, проблем с сердцем, проблем с легкими, он не должен состоять на учете у каких-либо специалистов. Это должен быть идеально здоровый человек, но который переболел коронавирусом. В итоге из всех, кто был выписан из лечебных организаций после заболевания коронавирусом, донорами могли стать только 10-15%. - Почему так произошло? Настолько нездоровые у нас люди или коронавирус обострил какие-то патологические процессы у них? - Да, в том числе. Причем бывало так, что при обследовании мы видим абсолютно здорового человека, но плазму он сдать не может, у него просто не получается: происходил тромбоз системы. Система тромбировалась на наших глазах. - Это как? - Вот так. Начинается забор плазмы, человек чувствует себя хорошо, но плазма идет по трубочкам и тут же - вся в тромбах во время процедуры. В начале пандемии мы не до конца понимали, что в целом в организме происходит тромбирование крови и всем пациентам надо на протяжении нескольких месяцев после выписки принимать антикоагулянты. Такую кровь мы не имеем права выдавать в лечебные учреждения. - И что делать, если плазма была нужна, а сдать ее не получалось? - Переболевших в первый период было немного, а плазма показывала свою эффективность и действительно была нужна. Тогда мы приняли решение обследовать на антитела 100% всех наших доноров. В итоге сначала среди нашего постоянного донорского потока 30% было с антителами, затем 50%, потом 70%. В итоге мы не так активно начали принимать именно доноров для сдачи антиковидной плазмы, а стали работать в этом направлении с нашими постоянными донорами и теми, кто приходил впервые на донацию в общем, но у него обнаруживались антитела. В результате за 2020 год мы выдали 800 литров антиковидной плазмы и оказались за тот период на втором месте после Москвы. - Сейчас объемы и потребность выросли или снизились? Опять же, ряд регионов отказались от использования плазмы. - В прошлом году эффективность была очень высокая. Плазма в Челябинской области по-прежнему пользуется спросом. Многие отмечают ее эффективность. В этом году мы выдали уже порядка 2 тонн такой плазмы и еще тонна лежит у нас на карантине. - После вакцинации, а не после болезни плазму можно сдавать? - Российские исследования показали, что после вакцинации, во-первых, антител у человека гораздо больше, чем у переболевшего, во-вторых, эти антитела сильнее и дают более сильный ответ в борьбе с заболеванием. Именно поэтому, например, антиковидная плазма, полученная из крови привитого донора более действенная в вопросе спасения жизни. Наши доноры ответственно относятся к здоровью своему, своих близких и пациентов, чьи жизни они спасают. Большинство из них уже давно поставили прививку. В анкете донор указывает, если поставил прививку. Плазму можно получить двумя методами: плазмаферезом - когда у донора берут только плазму, а клетки крови сразу возвращаются обратно и методом кроводачи - когда у донора берется кровь, которая впоследствии разделяется на эритроцитсодержащий компонент и плазму. - Что такое карантин? - Это плазма, которую мы собрали с доноров, заморозили и 4 месяца храним на карантине. По истечении 4 месяцев донор, который сдавал плазму, к нам приходит, сдает анализы, если все они отрицательные, мы имеем право выдать эту плазму в медицинские учреждения? - Но ведь если всю плазму через такой карантин проводить, то возникнет дефицит. - Нет. Карантин - первый механизм. Есть и второй: вирусная инактивация - это специальная система, через которую проходит плазма и происходит ее моментальная вирусная инактивация. Такую плазму мы можем моментально выдавать в лечебные учреждения. - Для чего это сделано? - Чтобы увеличить поток и обеспечить запас, так как мы понимаем, что пандемия пока никуда не уйдет. - Потребность обеспечивается полностью? Если да, то откуда жалобы, что плазмы не хватает и ее никому не дают в больницах, только по знакомству ? - Да, потребность обеспечивается в полном объеме. Все жалобы мы видим, читали. Когда начинаем выяснять, в чем причина и почему родные выражают недовольство, видим, что да, родные хотят, чтобы пациенту перелили плазму, но у человека нет к этому никаких показаний. Плазма - это высокоэффективный биологический препарат, который просто так нельзя переливать всем 100% больных. Вообще, даже таблетку аспирина нельзя просто так пить, а плазму тем более. - То есть всем подряд ее переливать нельзя? - Нет, конечно. Есть четкие показания. Ее можно переливать в первые семь дней от момента заболевания при наличии дополнительных симптомов. - Что за история с отправкой плазмы для изготовления антиковидного иммуноглобулина? - Весной мы получили информацию, что Микроген готов к тому, чтобы начать изготовление ковид-глобулина. Они начали собирать антиковидную плазму со всей страны. К нам на имя губернатора также пришло письмо с просьбой рассмотреть возможность поставки такой плазмы в Микроген . На тот момент у нас накопилось чуть больше 110 литров антиковидной плазмы - это как раз совпало с летом, когда у нас пошел спад госпитализаций и мы думали, кому выдавать эту плазму, если ковид сейчас закончится. Я думаю, этот препарат должен как-то изменить ход пандемии: если в антиковидной плазме содержатся антитела одного человека, то во флакончике ковид-глобулина будут собраны антитела от тысячи человек. - Препарат пока не поставляется? - Он проходит испытания. Конечно, отправив этот хоть и небольшой объем плазмы, мы надеемся попасть в первую волну поставок препарата. - По объемам, получается, из всех регионов-участников Челябинская область отправила меньше всего. Почему? - Потому что изначально мы гораздо активнее других используем плазму для лечения наших больных. Надо было решить - или мы будем сотнями литров отправлять в Микроген , или лечить наших жителей. Мы выбрали жителей. - Если отойти от коронавируса к крови в целом. Покрывает ли служба крови потребность региона и есть ли дефицит? - Госсзадание формируется в конце каждого года на следующий год: то есть сейчас мы у медучреждений собираем потребность: кому сколько нужно эритроцитарной массы, плазмы, криоприцепитата, тромбоцитов. Все больницы присылают заявки на год. Мы объединяем заявки, нам их утверждают, и мы их расписываем помесячно: сколько доноров мы должны принять в каждом месяце следующего года. Получается обычно по 5-5,5 тыс. доноров в месяц. В год к нам приходит 50-55 тыс. доноров. Всего же в месяц через нас проходит до 7,5 тыс. человек - это те, кто хотят стать донорами, становятся из них 5,5 тыс. - Это постоянные доноры или новые? - 60% - это наши постоянные доноры, остальные - новые доноры, которые приходят впервые в жизни. Этот баланс необходимо сохранять, чтобы был, грубо говоря, костяк из постоянных доноров, но при этом чтобы приходили новые люди, которые меняют тех, кто выходит из числа доноров. - Постоянные доноры - кто они, что люди с этого получают? - В Москве донорам платят довольно неплохое вознаграждение. Но только там. А вообще, это прописано во всех приказах, донорство - безвозмездное. Оно не должно основываться на деньгах, это пошло еще со времен СССР и поддерживается. Человек должен прийти и самостоятельно, можно сказать, от души сдать компоненты крови. Он за это получает или питание, или 5% от МРОТ в качестве компенсации за питание, если мы этого человека не кормим, как это бывает, например, на наших выездных донорских акциях в небольших городах. Это 612 рублей. Плюс - справка-освобождение на два дня от работы. - Какая мотивация должна быть у человека? И есть ли при сдаче крови бонусы в виде оздоровления организма - или же это миф? - В идеале: желание спасти другого человека. Вообще, некоторые доноры отмечают, что после процедуры они чувствуют себя легче, бодрее, но это индивидуально. В основном люди приходят, чтобы конкретно сдать какие-то компоненты крови. Часть доноров, которые приходят впервые, сдают кровь для детей: они так и указывают в документах, что только для детей. Мы всегда прислушиваемся к таким донорам. При определенном количестве донаций донор получает звание почетного. - Сколько для этого раз нужно сдать кровь? - В среднем, если говорить о сдаче крови в целом, то это 40 кроводач по 450 миллилитров. Мужчина может сдать кровь пять раз в год, женщина - четыре раза. Есть также плазмодачи - 60 плазмаферезов. Это разные процедуры. Также есть аппарат, который забирает из организма только тромбоциты, - это тоже отдельна процедура. Изначально да, было так, что люди сдавали просто цельную кровь, но потом появились технологии и кровь стали сначала уже после сдачи делить на эритроцитарную массу и плазму. Затем мы выделяем из этой массы тромбоциты, если нужно - криоприцепитат. Потом подумали - а как эритроцитарную массу улучшить? Отфильтровали ее. Каждый из компонентов крови проходит у нас на станции свой жизненный путь. - Опишите сегодняшнего донора: мужчина это или женщина, какой у него возраст? - Наши доноры - в основном молодые люди. Многие приходят впервые, будучи студентами, чтобы получить освобождение от учебы, а потом становятся нашими постоянными донорами. Мне больше всего нравятся доноры, которые приходят осознанно, а не ради каких-то материальных благ. Это люди в возрасте 30-35 лет. У каждого из них своя история. Кто-то идет по зову души, у кого-то в семье были истории, когда родственнику нужно было переливать кровь, человек ему помог и также стал постоянным донором. Таких доноров примерно 50%. Вообще, 70% доноров - мужчины, кроме того, у многих женщин формируются антитела после родов. Хотя, конечно, женщины более сильные и выносливые, чем мужчины, они в силу физиологических особенностей организма больше подготовлены к кроводаче. - До скольки лет вообще можно быть донором? - Раньше был предел по возрасту, сейчас ограничений нет. Но мы понимаем, что человек, который всю жизнь работал, особенно если речь идет о работе на производстве, к 50-ти годам будет иметь какое-либо заболевание, которое будет абсолютным противопоказанием для сдачи крови. Например, это гипертония, это миопия. - Миопия? То есть если у меня зрения -5,5 диоптрий, я донором быть не могу? - В приказе мы говорим о тяжелой миопии: -6 и более, но и при более низкой степени - не рекомендовано. Наша задача - не только забрать из человека кровь, но и сохранить здоровье этого человека, а также обеспечить тех, кто нуждается в донорской крови, хорошей кровью. Таким образом, это люди до 50 лет. Опять же - любые острые заболевания, тот же гастрит, астма - это все противопоказания. Это вредно и для самого донора, и для пациента. - Как вы привлекаете доноров? - Это агитация через интернет, на предприятиях, волонтеры - студенты нашего медицинского колледжа. У нас сейчас команда обновляется, становится более молодой, и они придумывают различные идеи: какие-то интересные подарки донорам, например. Донором и раньше, и сейчас - быть почетно. - В чем сегодня нуждается областная станция переливания крови, например в части оборудования? - Наверное, так говорить не совсем верно. Мы обеспечены всем необходимым для полноценной работы и обеспечения потребностей региона. Но всегда есть к чему стремиться. Есть большие планы по развитию службы крови. Если мы принимаем решение, что нам нужно ту или иную методику, именно для нашего региона, то мы к этому идем. А бывает так, что есть методика, технология, но нам в Челябинской области она не нужна. К примеру, методика замораживания тромбоцитов. Она есть в Москве, но там живет 15 млн человек, а у нас во всей области 3,5 млн. Тромбоциты не пользуются у нас такой популярностью. - А что у нас пользуется популярностью и в каких компонентах есть потребность и дефицит? - Эритроцитарная взвесь, криоприцепитат, сейчас - антиковидная плазма. А понятие дефицита - оно сложное. К примеру, мы заготовили 100 литров крови, но вдруг в какой-то больнице ночью случился аврал и больница у нас эту кровь забрала. Возник дефицит. Но это нормальная ситуация: мы заготавливаем, больница забирает, мы восполняем. Донорский светофор мы выставляем и с учетом потребностей, и с прицелом на то, что у нас всегда должен быть запас. Бывает так, что вдруг всем понадобилась кровь одной группы - года два назад у нас забирали вторую группу. И была в ней более высокая потребность. Поэтому в нашей службе не действует понятие более или менее распространенная группа крови. В больницу поступают не строго по такому распорядку: первой группы больше всего, четвертой меньше. Мы не можем сказать, с какой группой крови человек поступит в больницу. - Потребность в крови зависит от сезона. К примеру, зимой - больше травматизма, дорожных аварий - Да, конечно. Но также потребность зависит от планов больниц по оказанию той или иной плановой медицинской помощи. Сейчас больницы научились работать прогнозируемо. Но вообще летом потребность снижается. - Каков неснижаемый запас? - Стараемся придерживаться, чтобы по 50 доз каждой группы крови у нас было, где-то, когда видим, что потребность снижена, снижаем до 30-20 доз. Мы же должны всю эту кровь выдать, так как у нее тоже есть срок годности: 40 дней, по истечении срока переливать ее запрещено. Поэтому слишком большие запасы нам делать нельзя. В этом году, опять же, нам были поставлены низкотемпературные холодильники для хранения больших запасов компонентов крови. Для понимания - это холодильники с температурой -85 градусов. Для этого эритроциты специально обрабатываются и замораживаются, в таких холодильниках их можно хранить несколько лет. В ноябре-декабре мы будем проходить обучение и с нового года уже формировать долговременный запас из замороженных эритроцитов. - Вы начали говорить об обновлении команды. Есть ли дефицит кадров? - Кадровый вопрос стоит остро в любом лечебном учреждении, потому что нужно постоянное пополнение молодыми специалистами. У нас специфичная служба: у нас нет пациентов, реанимации, бессонных ночей, поэтому молодые специалисты, которые жаждут активной работы, к нам идут не слишком охотно. Для них это скучно. К нам идут чаще после больниц, когда медработники понимают, что им надо что-то поспокойнее. Я сам больше 15 лет отработал анастезиологом-реаниматолом. Есть сотрудники, которые работают по 30-40 лет, но есть и молодежь - у них горят глаза, и это на самом деле здорово. Здесь есть вектор стремления, желание развиваться дальше. У нас не больница, мы занимаемся заготовкой крови. - Часто ли бывает, когда приходит к вам потенциальный донор, будучи уверенным, что он здоров, но при обследовании у него выявляется какое-либо заболевание? - Бывает такое, конечно, но в последние годы этот процент снижается. С одной стороны, люди стали больше заботиться о своем здоровье и, как правило, знают, что у них не так в организме. Конечно, процент выявляемости, например, гепатита или ВИЧ-инфекции у нас есть. Не более 2%, раньше - до 10%. В этом случае мы извещаем донора и выдаем ему направление на обследование. Трансфузиология - это одно из немногих направлений медицины, где предсказуем каждый шаг, так как он подкреплен каким-либо нормативным актом. Это самая предсказуемая отрасль медицины. Радует, что приходят к нам молодые доноры и говорят, что у них родители - почетные доноры. - Как вы относитесь к негативу, который появляется в социальных сетях или комментариях к статьям в СМИ про вашу службу? Про ту же ковидную плазму. - Меня удивляет, что негатив найдется сегодня ко всему, даже к самому хорошему делу. К примеру, появилась информация, что мы выдали почти три тонны антиковидной плазмы. И пошли комментарии - сравнение с вагонами, цистернами. Это несерьезно. У нас действительно такие объемы плазмы есть. Плазмы у нас сейчас хранится в холодильниках порядка 10 тонн, из них тонна - антиковидной. Плазма хранится в специальных контейнерах в огромных холодильных камерах при температуре -35 градусов. У нас четыре таких холодильника. При этом мы всегда рады донорам, которые к нам придут и сдадут еще. Да, возникают моменты, когда начинают жаловаться: попросили плазму сегодня, а нам не выдали. Но даже в мире нигде такого нет. Нам в любом случае надо подобрать донора, обработать. Мы стараемся выдавать в день заявки, но не всегда это получается - у нас по закону есть три дня, чтобы найти кровь или плазму под конкретного человека, с конкретной группой крови. В том числе мы можем позвонить одному из наших доноров и пригласить его срочно на сдачу того или иного компонента крови, если вдруг произошла какая-то экстренная ситуация. Плазму же мы выдаем по заказанным объемам в медучреждения. Для того, чтобы контролировать соотношение, сколько доноров и в какой месяц нам надо, кого из доноров мы оставляем на экстренный случай, и они примчатся на помощь конкретному человеку в любое время, у нас есть специальный отдел. Поэтому, конечно, хотелось бы, чтобы негатива было меньше. Мы работаем, развиваемся и помогаем больницам спасать жизни людей. Алгоритм прохождения процедуры донации
Подробнее читайте на znak.com ...